从2008年开始,将每年2月的最后一天定为「国际罕见病日」。
2021年2月28日,是第14个罕见病日。
今年的主题是:
“Rare is many. Rare is strong. Rare is pround”
(罕见并不孤单,罕见即强大,因罕见而骄傲)

罕见病(Rare disease)又称“孤儿病”。是人类疾病史上唯一以发病率为界定标准的综合病种。罕见病的发病率较低,具有知晓率低、误诊率高、治疗可及性差等特点。
关于罕见病的界定,目前尚无统一标准。世界卫生组织(WHO)将其定义为患病人数占总人口0.65%-1%的疾病。根据中华医学会遗传分会给出的定义,罕见病是患病率低于1/500,000或新生儿发病率低于1/10,000的疾病/病变。全球平均每100,000人中有40人可能是罕见病患者,而中国的罕见病总患病人口数高达2,000多万。

2018年5月,国家卫生健康委员会、科学技术部、工业和信息化部、国家药品监督管理局、国家中医药管理局等5部门联合发布的“国家版罕见病名录”中,列入罕见病共计121种。
据世界卫生组织的统计,世界上有6000~8000种罕见病,并且每年以250多种的数量新增,影响着多达3亿患者的生活。
罕见病虽然带着“罕见”两个字,但是却时不时地在我们身边发生。包括人们熟知的渐冻人(肌萎缩侧索硬化症)、月亮的孩子(白化病)、瓷娃娃(成骨不全症)、黏宝宝(黏多糖贮积症)、大疱性表皮松解症(蝴蝶宝贝)、不食人间烟火的孩子(苯丙酮尿症)、企鹅人(脊髓小脑性共济失调)...这些拥有美妙名字的罕见病背后,带来的却是残忍的病痛折磨。

其中72%的罕见病是遗传性的,以先天性畸形、内分泌代谢及神经系统疾病为主。不幸的是,70%的患者在出生时或者儿童期已经发病。其中约30%的罕见病儿童寿命不超过15岁。 更让人揪心的是,罕见病种类繁多,临床表现复杂多样,导致诊断难、治疗难。只有约5%的罕见病有相应的治疗药物(孤儿药),超60%的患者甚至于无法得到明确诊断。

当前,除了药物治疗外,干细胞移植治疗、酶替代疗法和基因治疗是罕见病研究领域的新焦点,也给罕见病患者带来了新希望。
近年来,在疾病治疗方面,干细胞被寄予厚望。国际上有200多款干细胞候选药物正在开发中,部分适应症就是某个罕见病。随着干细胞临床研究的开展以及取得突破,一些罕见病的治疗拥有了新选择。
在全球范围内,针对罕见病的一些干细胞治疗产品已经获批上市,例如针对克罗恩的prochymal和针对I型粘多糖贮积症 MultiStem®。
值得高兴的是,当前在研的一些干细胞疗法的适应症正往罕见病方向延伸。
1.杜氏肌营养不良症(Duchenne muscular Dystrophy,DMD)是一种严重的儿童神经肌肉遗传疾病,一种X染色体连锁隐性遗传病,其发病率为每3500个活产男婴中有1个发病,全国每年新增约3000人,患者总数约有10万人。
杜氏型肌营养不良由抗肌萎缩蛋白基因的缺失、重复或突变,造成肌营养不良病人无法合成正常的抗肌萎缩蛋白( Dystrophin蛋白),肌细胞膜失去完整骨架,造成肌细胞损伤,肌肉细胞进行性破坏而引起。
临床表现:主要为骨骼肌进行性萎缩,肌力逐渐减退,丧失活动能力,心肺功能减弱,脊柱侧弯,压迫脏器。由于肌肉细胞呈进行性破坏,若不治疗干预,DMD病通在12岁前失去行走能力,最終因心肺动能衰竭在20-30岁死亡。
2017年刊登在国际杂志Science Advances上一篇的研究报告中,来自美国和德国的科学家们通过研究描述了一种新的CRISPR方法,这种新方法或许有望利用杜氏肌营养不良(DMD)症患者机体的多能干细胞来产生健康的心肌,还克服了此前研究人员对DMD细胞进行基因编辑时遇到的多种问题;研究人员所开发的新技术或能治疗高达60%的DMD患者,他们对未来的研究结果表示非常乐观,而且临床试验或许会在未来短短几年内开始。

2.硬皮病(scleroderma)是一种以局限性或弥漫性皮肤及内脏器官结缔组织纤维化、硬化及萎缩为特点的自身免疫性系统性疾病。是被纳入《中国罕见病参考名录》的罕见病之一。
硬皮病的发病高峰年龄为30~50岁,女性较多见。患病率为50~300/100万人口,是死亡率最高的结缔组织病之一。硬皮病的治疗尚无根治的方法和药物,对于严重病例,常规药物疗法并不能作为一种十分有效的长期疗法,新疗法还有待开发。

2018年1月4日,国际顶级医学期刊《新英格兰医学杂志》上的最新研究显示:对于具有生命危险的硬皮病,自体骨髓造血干细胞移植带来的存活率高达86%,而环磷酰胺(药物)治疗的存活率只有51%;干细胞移植治疗严重硬皮病的风险期更短,且比环磷酰胺治疗带来更大的长期受益,能够显著提高其存活率以及生活质量。
2015年我国徐医附院风湿免疫科在淮海经济区率先开展了间充质干细胞移植技术的临床试验,治疗一些难治、危重的结缔组织疾病,比如干燥综合征、硬皮病等。在硬皮病患者的治疗上,试验发现,间充质干细胞移植的效果更好,徐医附院风湿免疫科治疗的4例患者都得到有效缓解。
3.视神经脊髓炎谱系疾病(Neuromyelitis Optica Spectrum Disorder,NMOSD)是一种由B淋巴细胞产生抗AQP4抗体(AQP4-Ab)引起的神经免疫性疾病,主要累及视神经和脊髓。
据《罕见病诊疗指南》2019年版,视神经脊髓炎谱系疾病(NMOSD)是罕见病,好发于中青年。患病率全球各地区接近为1/100000~5/100000;NMOSD为高复发、高致残性疾病,90%以上患者表现为多时相复发型病程。患者多次复发遗留严重的视力障碍和/或肢体功能障碍、尿便障碍,如果不加以处理能够导致单眼或者双眼失明。有一半的患者在确诊后5年内失明和失去行走的能力。
2019年10月15日,来自美国西北大学费恩伯格医学院和梅奥诊所的一项新研究报告说,大多数视神经脊髓炎患者在造血干细胞移植五年后可维持较好的身体状况,并且无需接受每年高达50万美元的药物治疗。该研究于10月2日发表在《神经病学》期刊上。

2018年5月,我国干细胞临床研究项目《脐带源间充质干细胞治疗视神经脊髓炎谱系疾病的前瞻性多中心随机对照研究》按照《干细胞临床研究管理办法(试行)》(国卫科教发〔2015〕48号)的规定通过了国家卫健委备案。相关工作已逐步开展并启动。
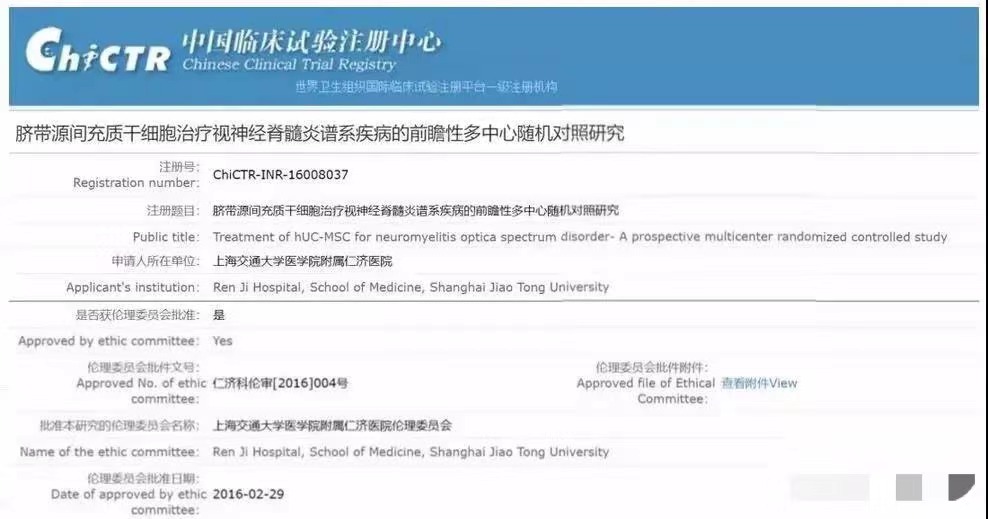
据悉,该项目是目前国内首个通过国家卫健委备案的视神经脊髓炎谱系疾病干细胞治疗临床研究,也是国际上首个采用脐带源间充质干细胞治疗视神经脊髓炎谱系疾病的临床研究(通过检索国家卫健委备案及Clinical Trials官网证实)。
4.渐冻症(amyotrophic lateral sclerosis,ALS),学名为"肌萎缩侧索硬化症"是一种进行性神经系统疾病,它选择性侵犯脑与脊髓的上、下运动神经元的神经系统变性疾病,具有不可逆、致死性的特征,可导致进行性肌肉萎缩和瘫痪,最后死于吞咽困难和呼吸衰竭。属于世界罕见病,我国大约有20万渐冻症患者。

湖北省某医院研究人员采用自身前后对照研究,对30例ALS患者进行干细胞临床试验,鞘内注射联合静脉滴注治疗ALS,1周、1个月及3个月后复诊,采用ALSFRS评分量表及APPEL评分对患者神经功能评定。
结果显示:注射干细胞之后,语言吞咽等功能有所改善好转,神经功能损伤有所缓解降低,在一定程度上可延缓病情进展,未出现严重不良反应。

ALSFRS量表评分包括语言、唾液分泌、吞咽功能、书写、行走等项目,分值越低神经功能损害越严重。
APPEL评分包括延髓功能评分、呼吸功能评分、肌肉力量评分、下肢肌肉功能评分和上肢肌肉功能评分,分值越高,神经功能损害越严重。

渐冻症有望成为下一个可以使用上市干细胞疗法的罕见病。治疗渐冻症的干细胞疗法NurOwn®(MSC-NTF细胞)已经进入到III期临床阶段。该疗法采用自体骨髓来源的间充质干细胞,在体外利用分化培养基诱导定向分化为能分泌神经营养因子(NTF)的MSC-NTF细胞。I期和II期临床试验中,这款疗法都取得了积极的结果,如果III期临床试验一切顺利,那么治疗渐冻症的干细胞疗法上市不远矣。
5.2019年复旦大学附属儿科医院使用干细胞移植治疗儿科罕见病取得了突破,成功完成国内首例PIK3CD基因缺陷患儿的干细胞移植。
目前,科学家们正尝试用干细胞治疗更加多的罕见病,诸如渐冻症、帕金森、早衰症、硬皮病、囊性纤维化、多发性硬化等罕见病的干细胞疗法已经进入到临床试验阶段。随着临床试验的进展,更加多的罕见病有望迎来干细胞疗法。
未来展望:
在2018年上海市罕见病/孤儿药学术年会上,中国工程院院士陈香美说道,“未来最有效的干细胞疗法可能是在罕见病上。”
随着对干细胞科学研究的进展,治疗罕见病的案例也不再罕见,突破性成果不断带来新曙光。给治疗罕见病带来了很大的启发,罕见病的临床治疗有望迎来新的局面。